DIAGNÓSTICO
No existe una prueba concreta diagnóstica de SNM, pero hay diferentes pruebas complementarias que son de utilidad. Anomalías típicas de laboratorio ayudan a confirmar el diagnóstico clínico, algunas pruebas descartan ciertas entidades y otras se utilizan para monitorizar las complicaciones del SNM. Diversos criterios diagnósticos han sido establecidos para el diagnóstico de SNM, pero ninguno es universalmente aceptado, por lo que se considera un diagnóstico de exclusión.
Los trastornos del movimiento inducidos por fármacos comparten una serie de características que deben hacerlos fáciles de identificar, incluyendo una clara relación temporal entre el inicio del tratamiento y la aparición de síntomas, una relación dosis-efecto y, con la excepción de los síndromes tardíos, la resolución completa después de la interrupción del agente agresor. Por tanto, el diagnóstico se basa principalmente en una historia clínica minuciosa. En 2011 se publicaron los criterios diagnósticos de SNM, tras la reunión de un grupo de especialistas internacionales. Estos se basan en los hallazgos clínicos y de laboratorio positivos, así como la exclusión de otras causas.
| CRITERIOS DIAGNÓSTICOS | PUNTUACIÓN |
| Exposición a antagonista de la dopamina o retirada de agonista de la dopamina en las 72 horas previas | 20 |
| Hipertermia (T ª central en cavidad oral >38ºC, en al menos 2 ocasiones) | 18 |
| Rigidez | 17 |
| Alteración del estado mental (nivel de conciencia reducido o fluctuante) | 13 |
| Elevación de CK ( al menos 4 veces el límite superior de normalidad) | 10 |
| Labilidad del sistema nervioso simpático, definido por, al menos, 2 de los siguientes:§ Elevación de la TA (sistólica o diastólica mayor o igual al 25% del valor basal)§ Fluctuación de la TA (cambio mayor o igual de 20 mmHg en la TA diastólica o mayor o igual de 25 mmHg en la TA sistólica en 24 horas)§ Diaforesis§ Incontinencia urinaria | 10 |
| Hipermetabolismo, definido como incremento en la frecuencia cardíaca mayor o igual al 25% del basal Y aumento de la frecuencia respiratoria en un 50% sobre la basal | 5 |
| Pruebas complementarias negativas para causas infecciosas, tóxicas, metabólicas o neurológicas | 7——————TOTAL: 100 |
Criterios diagnósticos de SNM según consenso de expertos de diferentes especialidades en 2011.
En los pacientes con posible diagnóstico de SNM se requieren estudios de imagen cerebral y punción lumbar para excluir enfermedad cerebral estructural e infección.
La resonancia magnética nuclear (RMN) y la tomografía computarizada (TC) son típicamente normales. En casos aislados el edema cerebral difuso ha sido reportado en el contexto de graves trastornos metabólicos, así como anomalías en el cerebelo y los ganglios basales similares a los observados en la hipertermia maligna. La RMN muestra una difusión restringida en los hemisferios del cerebelo y los ganglios basales bilateralmente.
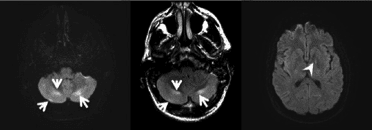
El líquido cefalorraquídeo es generalmente normal, pero una elevación proteica inespecífica se informó en el 37% de los casos. Se debe realizar siempre esta prueba en el contexto de paciente febril con alteración del estado mental para descartar entidades como encefalitis. La encefalitis debe sospecharse en pacientes que presentan la combinación de desarrollo subagudo de síntomas psiquiátricos seguido de un movimiento desorganizado como puede ser ataxia, movimientos coreiformes, temblor e incluso convulsiones.
La electroencefalografía se puede realizar para descartar estatus epiléptico no convulsivo. En los pacientes con SNM se observa actividad de ondas lentas generalizadas.
DIAGNÓSTICO DIFERENCIAL
El diagnóstico diferencial de SNM puede definirse, en términos generales, en dos categorías: las condiciones que se relacionan con SNM y aquellas no relacionados con SNM pero comúnmente considerados en el diagnóstico diferencial.
Trastornos relacionados con SNM
Son un grupo de disautonomías agudas que comparten características comunes: rigidez, hipertermia y disfunción autonómica. Estas entidades son generalmente distinguibles sólo por los fármacos implicados.
Además, todos ellos pueden ser catalogados como síndromes hipertérmicos inducidos por drogas (HID); se caracterizan por un estado hipermetabólico causado por medicamentos y otros agentes que alteran los niveles de neurotransmisores. Los HID son una causa poco frecuente y a menudo infradiagnosticada de la elevación de la temperatura corporal, y pueden ser mortales si no se descubren y gestionan adecuadamente. Hay cinco principales síndromes HID: síndrome neuroléptico maligno, síndrome serotoninérgico, intoxicación anticolinérgica, intoxicación por simpaticomiméticos e hipertermia maligna.
Los trastornos que cursan con temperatura corporal elevada pueden ser clasificados como fiebre o hipertermia. La fiebre es causada por un ajuste al alza de pirógenos mediada por el termostato hipotalámico, mientras que la hipertermia de una pérdida del control fisiológico de regulación de la temperatura. La primera aproximación a un paciente crítico febril debe incluir una revisión cuidadosa de los datos clínicos para obtener la fuente probable de la fiebre antes de la ordenación de cultivos, pruebas de laboratorio o estudios de imagen.
SÍNDROME SEROTONINÉRGICO
El trastorno relacionado más comúnmente diagnosticado es el síndrome serotoninérgico (SS). Éste, por lo general, es causado por el uso de inhibidores selectivos de la recaptación de serotonina (ISRS), IMAOs, litio, antidepresivos tricíclicos, y antiepilépticos, y tiene una presentación tan similar al SNM que los hace difícilmente distinguibles.
El SS se desarrolla de manera aguda en 24 horas tras la administración del fármaco, en ocasiones tan sólo unas horas después (60% en las primeras 6 horas).
El síndrome de serotonina se describe como una tríada clínica de los cambios en el estado mental, hiperactividad autonómica y anormalidades neuromusculares. Abarca un espectro de hallazgos clínicos que van desde unos pocos síntomas no específicos a la toxicidad clínica significativa que pueden resultar en la muerte.
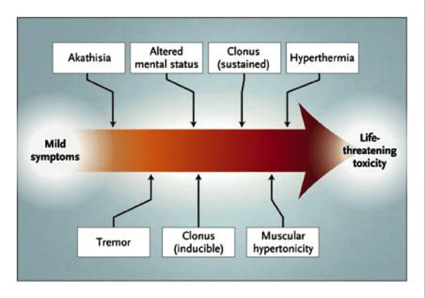
La característica típica de estos pacientes que no se ve a menudo en los pacientes con SNM es el temblor; además presentan hiperreflexia, mioclonías y ataxia. Náuseas, vómitos y diarrea son pródromos típicos en este síndrome y raramente se describen en el SNM.
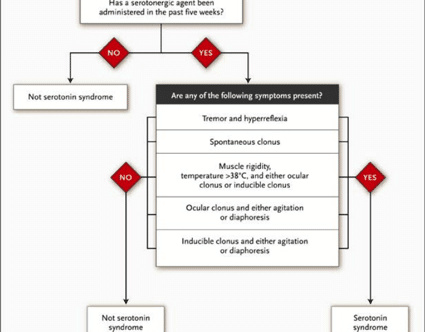
La rigidez y la hipertermia, cuando están presentes, son menos graves que en los pacientes con SNM.
El perfil de laboratorio de elevaciones de la creatina quinasa, pruebas de función hepática (lactato deshidrogenasa, aspartato transaminasa) y recuento de glóbulos blancos, junto con un bajo nivel de hierro sérico, distingue el SNM de SS en los pacientes que toman medicamentos neurolépticos y agonistas de la serotonina de forma simultánea.
El tratamiento del SS consiste en retirada inmediata del fármaco causante, tras lo cual se producirá una recuperación completa de todos los síntomas en el plazo de 24 horas. Además, se debe proporcionar terapia de apoyo y control de la agitación con benzodiacepinas y antagonistas de la serotonina.
HIPERTERMIA MALIGNA
La hipertermia maligna es una rara enfermedad genética consistente en una canalopatía, con herencia autosómica dominante. Se distingue del SNM por el inicio de la clínica, que ocurre con el uso de agentes inhalatorios halogenados, potentes anestésicos y succinilcolina. Su aspecto clínico con hipertermia, rigidez muscular y disautonomía es bastante similar al SNM, aunque a menudo más fulminante. Los estudios que utilizan pruebas de contracción muscular para evaluar la susceptibilidad a hipertermia maligna entre los pacientes con SNM han arrojado resultados contradictorios; la prueba puede ser poco fiable en el ajuste de SNM agudos o recientes.
El objetivo de una revisión realizada por Herlich fue ayudar a los anestesiólogos, intensivistas y médicos de emergencia a hacer un diagnóstico más preciso de la fiebre perioperatoria, pues la mayoría de ellos no están familiarizados con esta entidad, lo cual ensombrece los resultados. Además, gran parte de la literatura médica tiene informes anecdóticos, pequeñas series de casos o revisiones limitadas de las posibles fuentes de hipertermia o fiebre, en especial en la literatura de anestesia. Herlich determinó que el paso indispensable será diferenciar la fuente de fiebre perioperatoria, para realizar después un diagnóstico diferencial más preciso y seleccionar las opciones de tratamiento adecuadas.
GOLPE DE CALOR
Los síndromes de hipertermia inducida por fármacos son similares a las enfermedades inducidas por calor. El propósito de un artículo publicado por Paden y colaboradores fue discutir los fármacos asociados con el desarrollo de estos síndromes y revisar su fisiopatología, manifestaciones clínicas diferenciales y su tratamiento. La hipertermia, la alteración del estado de conciencia y la anhidrosis, junto con el antecedente de exposición a temperatura ambiental elevada o la realización previa de ejercicio físico intenso son las características clínicas que definen la enfermedad.
CATATONÍA MALIGNA
La catatonía es un síndrome compuesto por síntomas tales como inmovilidad motora, actividad motora excesiva, negativismo extremo y movimientos estereotipados. Se produce principalmente en la enfermedad psicótica y en condiciones médicas y quirúrgicas como neoplasias, encefalitis, traumatismos craneoencefálicos y diabetes.
En este síndrome, por lo general hay un pródromo de comportamiento de algunas semanas que se caracteriza por la psicosis, agitación y excitación catatónica. Los valores de laboratorio son típicamente normales.
Los dos síndromes pueden solaparse, y existen muchas descripciones de casos de SNM que surgen en pacientes con catatonía maligna.
OTROS SÍNDROMES RELACIONADOS CON LOS FÁRMACOS
La retirada de la terapia de baclofeno intratecal se ha asociado con un SNM-like en varios informes de casos; en estos casos, el aumento del tono muscular es a menudo descrito como espasticidad de rebote en lugar de rigidez.
El restante espectro de síntomas es similar al SNM, con disautonomía, alteración del sensorio, fiebre y niveles elevados de CK. Se cree que la reducción de la actividad del ácido gamma aminobutírico es la causa fisiopatológica. Los síntomas revierten con reinstauración del tratamiento, y las benzodiacepinas pueden ser útiles.
En la sobredosis anticolinérgica central, los pacientes presentan encefalopatía y temperaturas corporales elevadas que generalmente no son tan graves como en el SNM. Otras características observadas en el SNM (diaforesis, rigidez y elevación de CK) están ausentes aquí, mientras que las características atípicas de SNM (rubor, midriasis y distensión de la vejiga) son comunes.
La intoxicación aguda con ciertas drogas recreativas, especialmente la cocaína y el éxtasis (3,4-metilendioximetanfetamina, MDMA), se puede confundir con el SNM. Ambos son estimulantes potentes del sistema nervioso central; estos agentes son atractivos para los usuarios de drogas porque producen mayor vigilancia, energía y la euforia. Sin embargo, estos mismos efectos también pueden manifestarse como agitación psicomotriz, delirio e incluso psicosis.
La hipertermia y rabdomiólisis pueden desarrollarse, por lo general en asociación con el aumento de esfuerzo físico y la temperatura ambiente. La rigidez no es común en estos casos. El uso de la MDMA también puede causar un síndrome serotoninérgico.
Trastornos no relacionados con SNM
Los síntomas clínicos de estos trastornos no relacionados con SNM pueden solaparse con éste, particularmente en pacientes que tienen efectos secundarios extrapiramidales por el uso concomitante de neurolépticos.
Se encuentran en este grupo entidades como infección del sistema nervioso central (meningitis, encefalitis), infecciones sistémicas (neumonía, sepsis), convulsiones, hidrocefalia aguda, lesión medular aguda, golpe de calor (los neurolépticos predisponen a un golpe de calor al afectar la termorregulación), distonías agudas, tétanos, vasculitis del sistema nervioso central, tirotoxicosis, feocromocitoma, intoxicación por drogas, toxicidad (fenciclidina, éxtasis, cocaína, anfetaminas, litio), estados de abstinencia y porfiria aguda.
En la siguiente tabla se muestra un cuadro resumen de los diagnósticos diferenciales más frecuentes de SNM.
| ENTIDAD CLÍNICA | CARACTERÍSTICAS CLÍNICAS |
| HIPERTERMIA MALIGNA | Ocurre generalmente después de anestesia |
| GOLPE DE CALOR | Piel seca, calor, ausencia de rigidez |
| SÍNTOMAS EXTRAPIRAMIDALES Y ENFERMEDAD DE PARKINSO GRAVES | Ausencia de fiebre, leucocitosis y disfunción autonómica |
| INFECCIÓN DEL SNC | Convulsiones, alteraciones cerebrales |
| CATATONÍA LETAL | Síntomas similares sin uso de neuroléptico |
| REACCIONES ALÉRGICAS | Exantema, urticaria, prurito, eosinofilia |
| DELIRIUM POR ANTICOLINÉRGICOS | Ausencia de rigidez, concentraciones bajas de CK |
| ENCEFALOPATÍA TÓXICA (LITIO) | Ausencia de fiebre, concentraciones bajas de CK |
Este artículo está basado en la tesina realizada por Sandra Romero Castro para el Máster en Urgencias Médico-Quirúrgicas realizado en Formación Alcalá.


